 Foto: Agência Brasil
Foto: Agência Brasil
Patrícia Pasquini, FOLHAPRESS
A população do estado de São Paulo está perdendo o medo da Covid-19, e consequentemente a garra para cumprir as regras de distanciamento social. Isso acarreta riscos graves.
A advertência é do pneumologista Carlos Carvalho, chefe da Divisão de Pneumologia do InCor (Instituto do Coração) do Hospital das Clínicas da Faculdade de Medicina da USP e membro do Centro de Contingência do Coronavírus, do qual esteve na coordenação entre os dias 3 e 30 de junho.
Por determinação do governador João Doria, para evitar que os médicos fiquem sobrecarregados, há revezamento no comando do centro entre os integrantes.
A percepção de Carvalho para São Paulo vai na contramão de uma pesquisa Datafolha feita em 23 e 24 de junho, por telefone, com 2.016 entrevistados de todo o país. O levantamento apontou que 78% dos brasileiros disseram ter medo do novo coronavírus, mais do que no levantamento de maio.
Em São Paulo, a doença continua a crescer e avança no interior. Até segunda (13), o estado registrou 17.907 óbitos e 374.607 infecções. A doença se espalhou por 633 das 645 cidades paulistas e em 412 delas há ao menos uma morte por Covid-19.
Paralelamente, o governo estadual já relaxou a quarentena para 83% da população, mantendo só 4 de 22 regiões e subregiões sob regras rígidas de confinamento.
*
Pergunta - A pandemia está subestimada em São Paulo? As autoridades perderam a credibilidade para as pessoas?
Carlos Carvalho - Como tudo, há um desgaste. O medo vai desaparecendo, e as pessoas perdem um pouco a garra para cumprir as regras [impostas na quarentena]. Quando morreu a primeira pessoa, foi manchete de jornal. Hoje, morrem mil [por dia no Brasil] e ninguém fala nada. Se as pessoas ainda não perceberam, o remédio está com cada um de nós, em manter o distanciamento e usar máscaras.
Há dificuldade para a população em entender a pandemia no estado, pois as autoridades falam em crescimento da doença e em flexibilizar a quarentena. A flexibilização não foi precipitada?
CC - O Plano SP não é de flexibilização. É o plano de avaliação de maneira faseada da evolução da epidemia. O comitê econômico viu as áreas onde havia pessoas mais vulneráveis do ponto de vista econômico e trouxe ao comitê de saúde uma proposta de, assim que possível, favorecer o retorno à atividade econômica desta população.
Não resolvemos fazer essas liberações anteontem. Está sendo estudado há semanas. O plano é avaliado diariamente e sofre ajustes. Se fecharmos demais ou abrirmos demais, erramos a mão. A regra está clara. Mas não adianta só o prefeito e o secretário da saúde quererem que fique fechado. Se eu baixo a porta do meu bar, coloco 20 pessoas lá dentro e fico fazendo farra, se tiver alguém com o vírus, ele vai se espalhar.
Se as pessoas ficam em lugares fechados, não usam máscaras e nem tomam os cuidados de higiene, o vírus vai espalhar. A proposta do Plano SP é esse faseamento, dando responsabilidade aos governos regionais, prefeitos, secretários e à população para voltar progressivamente e não termos a segunda onda. Várias regiões do estado que estavam em amarelo migraram para o laranja e vermelho, e vice-versa.
Em que momento da pandemia o estado de São Paulo se encontra?
CC - Sim. O esperado é baseado num modelo matemático que os epidemiologistas, matemáticos, físicos e quem trabalha com isso vai desenvolvendo baseado no número de casos que ocorrem nos dias e nas semanas anteriores. Acredita-se que existe uma curva, ela atinge um pico, o platô e depois desce. É a história natural das pandemias no mundo inteiro.
Se as regiões fossem um cluster [aglomerado] fechado, essa seria uma curva de graus perfeita. Como existe migração de pessoas de outras áreas para um lugar e pessoas saindo dessas áreas, isso interfere na curva. O que aconteceu na China e em outros países é o que está ocorrendo no Brasil e em São Paulo.
Tem várias epidemias ocorrendo ao mesmo tempo no estado, em fases diferentes. Na média, no estado a doença está subindo, mas há regiões que talvez já esteja no platô, querendo começar a descer. A região metropolitana e o município de São Paulo dão indícios de que estão na fase de estabilização.
E no interior?
CC - No interior, as regiões críticas são Campinas, Sorocaba, Registro, Ribeirão Preto, Barretos. Franca também está nitidamente em fase ascendente. Se você seguir pelos eixos das rodovias Anhanguera e Castelo Branco, as grandes cidades estão ficando mais acometidas.
O Plano SP foi baseado em cinco partes: número de casos novos; número de internados com Síndrome Respiratória Aguda Grave, que pode ser Covid-19 ou outra virose; número de óbitos e o de leitos por 100 mil habitantes, que mostra a capacidade do sistema em absorver os leitos, e taxa de ocupação dos leitos. Todas as variáveis são levadas em conta [é considerada a média semanal].
O peso maior é o número de internados, porque vai refletir no número de doentes da população - os mais graves é que vão sobrecarregar o sistema de saúde.
A segunda onda é real? O que se pode esperar dela?
CC - Ainda estamos na primeira onda e não sabemos se terá a segunda. Outros países e principalmente outras cidades do mundo tiveram refluxo de casos. Se você conseguir conter esse grupo onde apareceu um caso novo, não gera uma onda. Se não isolar, pode voltar. Temos que ficar atentos e controlar. Evitar só será possível quando tivermos um remédio que mate o vírus ou uma vacina.
Os números de casos e mortes contabilizados pelas três esferas de governo podem ser maiores que os apresentados?
CC - Se um indivíduo sozinho morre em casa, pode ter tido um infarto, que pode ter sido desencadeado por uma infecção causada pelo vírus, que gerou uma infecção no pulmão, baixou a oxigenação do sangue e causou o infarto. O óbito pode ter sido causado pelo vírus, mas será computado como infarto. Numa situação hipotética assim, vou contar um número menor de casos de novo coronavírus do que a realidade.
Vamos supor outra situação: o indivíduo chega ao pronto-socorro com tosse, catarro, dor de cabeça, febre. Evolui rapidamente, o pulmão fica branco e ele morre. Ele morreu de uma Síndrome Respiratória Aguda Grave. Neste momento, posso dizer que foi por Covid-19, porque é o vírus mais comum, mas se eu fizer a pesquisa, ele pode ter morrido de vírus Influenza H1N1. Então, eu posso jogar para cima ou para baixo, dependendo da situação. É o que está acontecendo nestes casos de mortes duvidosas.
Os casos suspeitos são de pessoas que morreram, tinham uma história compatível com Covid-19 e o governo está tentando achar o vírus para ver se é Covid-19 ou não. Tenta-se chegar a esse número, mas pode ter mais subnotificação que notificação exagerada.
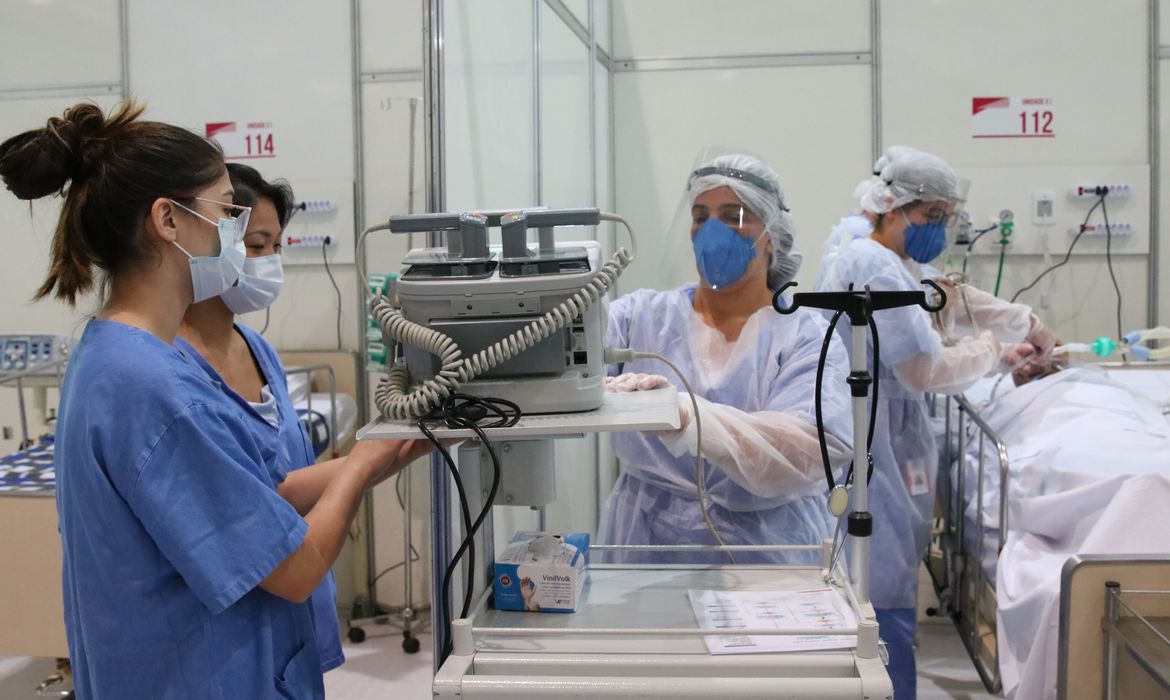
O Hospital das Clínicas é uma das referências para o atendimento a pacientes de Covid-19. Quais as ações implementadas para o combate à pandemia?
CC - O Instituto Central do Hospital das Clínicas foi destinado ao tratamento de pacientes de Covid-19. Recebeu progressivamente 700 novos leitos, sendo 300 de terapia intensiva. Antes da pandemia, o instituto operava com 84 leitos de UTI. Novos funcionários e voluntários foram capacitados para atuarem no atendimento.
O HC gerou um protocolo de atendimento; foram discutidas as evidências dos melhores tipos de tratamentos para serem implantados no sistema. Os residentes foram treinados para atendimento dos pacientes com insuficiência respiratória grave nos leitos Covid-19. Na parte de pesquisa, há o desenvolvimento de técnicas de ventilação com novos instrumentos . O capacete, quando adaptado ao respirador artificial, auxilia no tratamento de pacientes com Covid-19 internados na UTI.
Por que os capacetes ainda não estão em uso?
CC - Falta parte de regulação, uma na Anvisa e alguns testes clínicos para corrigir pequenas falhas. A ventilação não invasiva poderá ser útil para a maior parte dos doentes graves.
Quantas unidades serão destinadas ao HC?
CC - Dependerá do acordo com cada empresa [são três]. Deve ser disponibilizada cerca de uma dezena para os testes. Também tem a telemedicina. Mais de 1.800 atendimentos foram feitos em pouco mais de 90 dias.